マイコプラズマ感染で意識障害
2023年1月7日、タイの王室はパッチャラキッティヤパー王女(44歳)がマイコプラズマ感染後の炎症による重度の不整脈のため、2022年12月15日に意識を失って以降、3週間以上にわたって意識が戻らないままであると発表しました(yahooニュース)。
マイコプラズマは、ウイルスなみに小さい微生物です。マイコプラズマは、細菌に見られる細胞壁を持たず、そのため形が整っていません。いろいろな形が見られます。また細菌の細胞壁の合成を邪魔することによって効く種類の抗生物質(たとえば、ペニシリン)は無効です。マイコプラズマは、ウイルスのように他の生物の細胞の力を借りて増殖するのではなく、細菌と同様に自分の力で増殖します。マイコプラズマは、ウイルスと細菌との中間に位置する微生物です。ヒト由来マイコプラズマは現在12種知られていますが明らかな病原性が確認されているのは肺炎マイコプラズマのみです。他には、尿道炎や子宮頚管炎を起こす性感染症の病原体として、Mycoplasma hominisとUreaplasma urealyticumとが知られています1)。
マイコプラズマ肺炎は、肺炎マイコプラズマ(Mycoplasma pneumoniae)を病原体とする呼吸器感染症です。感染経路は、飛沫感染による経気道感染や、接触感染によって伝播すると言われています。感染には濃厚接触が必要と考えられており、保育施設、幼稚園、学校などの閉鎖施設内や家庭などでの感染伝播はみられますが、短時間の曝露による感染拡大の可能性はそれほど高くはないと言われています。感染しても95%は軽症の上気道炎症状で改善し、3~5%が肺炎へと進展します。市中肺炎のうち成人では30~40%、15~25歳の若年成人では60~70%を占めるとされています2)。5~9歳が感染のピークです。潜伏期間は2~3週間とインフルエンザやRSウイルス感染症等の他の小児を中心に大きく流行する呼吸器疾患と比べて長いのも特徴です。マイコプラズマ肺炎は 38℃前後の発熱と強い乾性咳嗽を特徴とし,肺炎球菌性肺炎のような膿性痰を伴う重症例は少なく、肺炎であっても一般的には軽症から中等症のため,外来受診のみで治癒する場合も多く,“歩く肺炎”とも呼ばれています。本症の特徴的な症状である咳は、初発症状発現後3~5日より始まることが多く、乾性の咳が経過に従って徐々に増強し、解熱後も長期にわたって(3~4週間)持続します。鼻炎症状は本疾患では典型的ではありませんが、幼児では頻繁にみられます。
さて、マイコプラズマ感染による不整脈とはよくあるものなのでしょうか?一般的に感染症で心筋炎を起こしやすいのはエンテロウイルスなどのウイルス感染で、マイコプラズマ感染に伴う心筋炎は極めて稀であると考えられます。一方、文献的報告では1%~8.5%に合併し、さほどまれではないとするものもあります3)。子供より成人に合併しやすいと記載されています。その機序は自己免疫機序やマイコプラズマの心筋への直接浸潤などが想定されていますが正確には解っていません。ただマイコプラズマの重症度は過剰な免疫応答の結果と考えられており自己免疫機序の関与が濃厚と考えられます。治療はマクロライド抗生剤や免疫グロブリン点滴投与などが行われ、おおむね良好ですが、Ponkaの22例のレビューでは4)1例が死亡しています。ちなみに心筋炎をおこしたマイコプラズマ感染症で肺炎像を呈していたものは47%にすぎなかったそうです4)。
マイコプラズマ感染症はほとんどが軽症の感染症ですがこれまでに20種類に近い合併症が報告されています5)。発疹は約9~30%と報告されており発疹の性状は多様で紅斑様、大丘疹、種々の水庖を有する等など極めて多彩です。胸膜炎の合併も本症には多く10~20%とされています。鼻出血が13.9%、その他中耳炎、川崎病など多くの合併症があります。そのなかでも重篤なものとして脳炎があります。マイコプラズマ感染に伴う中枢神経合併症は入院を要した患者では1~10%に認められるとされています6)。また小児の急性脳炎の原因としてマイコプラズマが5~10%を占めるという報告もあります。脳炎は全年齢に起こりえますが2~17 歳に多いとされています。予後は治療を行っても死亡率9%、神経学的後遺症34%という報告もあり恐ろしい合併症です6)。
マイコプラズマが一般的には軽症感染ですむ理由として,菌体表面に莢膜(肺炎球菌が保持)やMタンパク(溶血性レンサ球菌が保持)といった抗原性の強い産生物を持たないことが考えられています。このためマイコプラズマ感染後に得られる獲得抗体は弱く数年で低下するため、感染が繰り返し起ることに繋がります。かつてマイコプラズマ感染症は 4 年ごとに流行があったというのはそのためです。
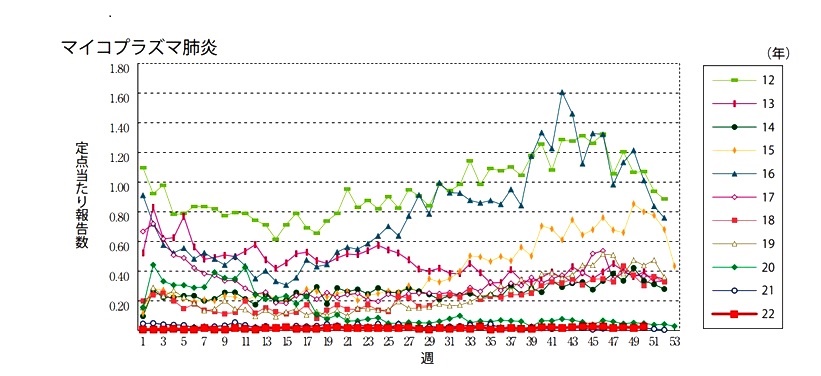
文献8)より転載
マイコプラズマ肺炎の2012年から2022年までの発生状況です。2019年までは例年のごとき流行がありましたが、それ以降には極端に減少しています。おそらく新型コロナウイルスの登場にしたがって皆がマスク、換気などの感染対策を行ったことによるマイコプラズマ肺炎の減少と思われます。マイコプラズマの免疫保有期間は短く、今後ウイズコロナ生活とともにマイコプラズマ感染が増えてくる可能性が高く、大半が軽症感染で済むとはいえ、多くの合併症があり早期診断と早期治療が求められます。
令和5年1月20日
菊池中央病院 中川 義久
参考文献
- 中村 良子:病院感染を起こす代表的な微生物(感染経路と病原性) マイコプラズマ(解説) . 環境感染 2000 ; 15 suppl ; 53 – 55 .
- 大島 匠平ら:新規マイコプラズマ抗原検査キット―プロラスト®Myco . 生物試料分析 2015 ; 38 ; 303 – 308 .
- P IH : A Case of Acute Myopericarditis Associated With Mycoplasma Pneumoniae Infection in a Child . Korean Circ J. 2012 ; 42 ; 709 – 713 .
- Kim DL et al : A Case of Fatal Myocarditis Associated with Mycoplasma pneumoniae Pneumonia . Korean J Pediatr Infect Dis 2009 ; 16 ; 92 – 86 .
- 山口 正志ら:マイコプラズマ肺炎の合併症に関する検討 . 感染症誌 1980 ; 54 ; 173 – 179 .
- 金森 透ら:マイコプラズマ脳炎・脳症8例の検討 . 脳と発達 2018 ; 50 ; 50 – 54 .
- 生方 公子:マイコプラズマ . 日薬理誌 2013 ; 141 ; 287 – 289 .
- iDWR マイコプラズマ肺
https://www.niid.go.jp/niid/images/idwr/pdf/latest.pdf



