抗補体薬と感染症
補体は今から120年前に抗体と協働して細菌の溶菌に関与するタンパク質として発見されました。人の血清タンパク質の5%を占めており、30種類余りの血清及び細胞膜タンパク質から形成されております。補体は侵入した微生物等の異物によって活性化され、その排除に働きます。補体には大きく分けて活性化に関与する分子群と過剰な活性化を制御する分子群が存在し、互いに協調して生体防御に働いています。
補体の活性化にはステップ1~3の3段階があります。最初のステップは補体の起動です。古典経路、レクチン経路ならびに第2経路の3つの独立した経路が関与します。古典経路は抗体、レクチン経路はMBL(mannose-binding lectin)等のレクチンで活性化されます。第2経路は抗体等を介さずに直接異物の表面で活性化されます。この3つの経路の活性化は全てステップ2に集約されます。補体C3の活性化とそれに引き続くC5の活性化です。これら活性化はステップ3で3つの効果として帰結します。1つ目は異物のオプソニン化と貪食細胞による貪食、2つ目は白血球の動員とアナフィラトキシン作用、そして、3つ目は膜侵襲複合体(membrane attack complex:MAC)形成による標的の破壊です。オプソニン化と貪食は補体C3活性化が主として関わり、残りの2つは主にC5活性化によります。この3ステップ全てに複数の補体制御因子が働いて過剰な活性化を抑制しています1)。
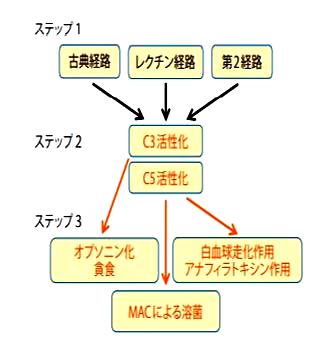
補体活性化経路(文献1より参照)
日常診療では通常、補体の検査は補体価(CH50)とC3、C4タンパク質濃度を測定します。これらの検査値は低下している場合には診断的な意味があり、増加は炎症による非特異的な補体産生亢進を示しているのみです。
補体は生体防御に必須のシステムの1つであり、それに関わる分子の異常がさまざまな疾患を惹き起こすことは古くから知られてきました。その代表は、補体の活性化に関わる分子の先天的な欠損症です。莢膜を持つ細菌排除に補体が重要な働きをするため、髄膜炎菌や肺炎球菌等の細菌感染症を起こしやすくなります。さらに、近年、補体の不適切な活性化のために起こる疾患がわかってきて、さらにその遺伝子診断が可能になってきました2)。
補体関連疾患として下記のものが解ってきました

これらの疾患は補体欠損症を除いて異常な補体の活性化により引き起こされる疾患で、この異常な活性化を抑制する創薬が行われてきました。補体の中のC5は抗補体薬の良い標的となりました。C5が補体活性化の全ての経路に共通の分子であるため、C5を標的にすれば効率良く阻害できるためです。そこで開発されたのがエクリズマブ(ソリリスⓇ)です。本薬は補体C5を標的としたモノクローナル抗体で、大事なポイントは、本薬がC5の上流のC3活性化までのステップは抑制しないことで、補体活性化の結果得られる3つの大きな効果のうち、C3活性化によるオプソニン化、貪食は温存し、C5の活性化で得られる白血球走化作用、アナフィラトキシン作用ならびにMAC形成のみを抑制します。つまりエクリズマブは補体の免疫作用を一部保持しながら補体を阻害することができるのです3)。2週間に1回の点滴静注です。しかし、MAC形成を障害することからC5以降の先天性補体欠損症と同じ状態になり得えます。ということは莢膜を有する細菌に感染しやすくなる可能性があります。一般的に補体カスケードの前半の分子(C1~C4)の欠損症は常染色体劣性の自己免疫疾患を発症し、後半の分子(C5~C9)の欠損ではナイセリア属(淋菌、髄膜炎菌)易感染性が問題になります。ちなみにC2やC3の欠損症では肺炎球菌やインフルエンザ菌に対して易感染性を示すことが知られています。エクリズマブの投与は髄膜炎菌感染症の発生率を1000~2000倍増加させることが知られています4)。実際に本邦でも髄膜炎菌感染症を発症した報告もあるため,関連学会から注意喚起が出されています5)6)。エクリズマブ投与にあたっては、緊急な治療を要する場合を除き、投与開始前少なくとも2週前までに髄膜炎菌ワクチンの接種が必要です。本邦でもメナクトラが接種可能です。髄膜炎菌ワクチンは渡航ワクチンで使用する場合は1回の筋注で良いのですが、エクリズマブ投与前の接種は、8週間の間隔をあけて2~3回の投与が推奨されており、また、エクリズマブを継続投与する場合は2~3年ごとに追加接種が推奨されます。また、髄膜炎菌ワクチンを接種してもなお髄膜炎菌感染症を完全に予防できないことも記載されています7)。本邦で使用可能なメナクトラはB型の血清型を含んでおらず、海外ではB型のワクチンも併用していますが本邦では、使用できません。しかし本邦ではB型の髄膜炎感染症は稀だとされています。
小児においては肺炎球菌,インフルエンザ菌b型(Haemophilus influenzae type b:Hib)の未接種の場合にはワクチンを接種が必要です。
今後、遺伝子検査の発展とともに補体関連疾患の拡大が予想され、さらに抗補体薬の開発も進んでいます。承認申請中の薬剤には内服薬もあり(アバコバン)、抗補体薬と感染症はプライマリケア医も知っておく必要があります。
令和4年9月28日
菊池中央病院
中川 義久
参考文献:
1)堀内 孝彦:内科医が知っておきたい補体関連疾患 . 日内会誌 2020 ; 109 ; 1925 – 1931 .
2)堀内 孝彦:よみがえる補体学~補体関連疾患の新展開~臨床リウマチ 2021 ; 33 ; 85 – 91 .
3)小林 ひとみら:抗C5抗体療法 . 日大医誌 2017 ; 28 ; 28 – 30 .
4)亀井 聡:抗補体薬と感染症 . 神経治療 2020 ; 37 ; s109 .
5)谷口 優香ら:エクリズマブ加療中に発症した Neisseria gonorrhoeae による菌血症の 1 症例 . 感染症誌 2021 ; 95 ; 367 – 371 .
6)安田 健一ら:エクリズマブ使用中に生じた播種性淋菌感染症の1例 . 感染症誌 2021 ; 95 ; 348 – 351 .
7)Managing the Risk of Meningococcal Disease among Patients Who Receive Complement Inhibitor Therapy . CDC


