増加している感染性心内膜炎の診断
感染性心内膜炎は,疾患名としてはよく知られていますが、診断は必ずしも容易ではなく、しばしば不明熱として扱われ、適格な診断と手術を含む治療が遅滞なく行われなければ合併症により死亡する、“致死的疾患”です。感染性心内膜炎の死亡率は高く、20%を超えるという報告もあります1)。死亡率が高い原因のひとつとして診断が遅れることで治療開始が遅くなることがあげられています。感染性心内膜炎は,心内膜(弁膜)を主座とする重症感染症です。国内の疫学的データは少ないですが、欧米における発症頻度は人口10万人あたり数名~15名程度です。最近10年間で発生頻度は増加傾向にあり、特に高齢者においてその傾向が強いと言われています2)。
本疾患の診断の難しさは症状が非常に多彩であることです。
感染性心内膜炎の症状、身体・検査所見
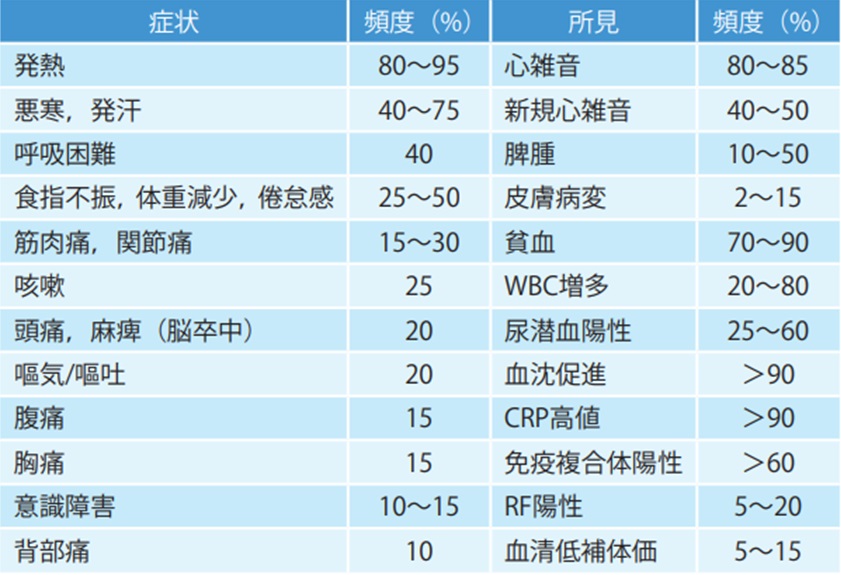
文献2)より転載
また本症の経過もまた多彩であり、亜急性の経過をとる症例もあれば、急性の経過をとる症例もあり、その理由は主に原因となった菌種によります。緑色連鎖球菌の場合は、ゆっくりとした経過で、悪性腫瘍や膠原病を疑われたりし、黄色ブドウ球菌の場合は急激な敗血症症状をとります。このように多彩な症状のため、患者の3分の1は診断までに1カ月以上を要しています。いずれにしろ、感染症診断において重要なポイントである感染臓器を推定させる症状に乏しいことが診断を難しくしています。感染巣は心臓にありますが、脳出血等塞栓症による症状が目立つと本来の感染臓器への意識はさらに遠くなり、診断が遅くなります。
それでは感染性心内膜炎を疑うきっかけはどのような症状でしょうか?

文献2)より転載
診断基準として現在最も一般的に採用されているのがDuke診断基準(modified)ですが、量が膨大なのでここでは割愛します。
血液培養検査は血流感染症診療に必要不可欠な検査です。血液採取のタイミングは、悪寒・戦慄時や発熱時以外に、菌血症が疑われる症状である頻呼吸時や意識レベル低下時、血圧低下時などがあり、場所として鼠径部は皮膚の雑菌混入が高くなるため出来るだけ避け、採血部位の消毒はポビドンヨードよりも1%クロルヘキシジングルコン酸塩アルコール製剤を用いた方が汚染率は低いとされています。採取セット数は2~4セットの複数セット採取が推奨されています。
感染性心内膜炎の主な原因菌は、レンサ球菌(特にviridans group streptococcusと呼ばれる口腔内のレンサ球菌)、ブドウ球菌ならびに腸球菌で、グラム陰性桿菌やカンジダは数%に過ぎません。近年、ブドウ球菌の増加傾向がみられています。その原因は医療行為に関連した菌血症が原因で症例が増加していると考えられています。特にMRSA(methicillin-resistant Staphylococcus aureus)では、診断に至っても治療に難渋することがあり、死亡率も20%以上と高いと言われています4)。血液培養陰性心内膜炎は、日本では心内膜炎全体の20%程度を占めます。原因としては抗生物質の先行投与、培養困難な病原体、非感染性心内膜炎がありますが、最も多いのは血液培養以前に抗生物質の投与が行われているケースです。培養困難な病原体としてはHACEK群(Haemophilus sp,Actinobacillus sp,Cardiobacterium sp,Eikenella sp,Kingella sp)やCoxiella sp,Bartonella sp,Brucella sp 等があります5)。
心エコーによる診断は重要です。感染性心内膜炎患者の約90%で疣腫が認めら、疣腫検出の感度は、自己弁でTTE(経胸壁心エコー)が約70%,TEE(経食道心エコー)は90%以上、人工弁でTTE 50%、TEE 90%以上とされています。特異度は両方とも90%です。TEEは侵襲を伴いますが人工弁における感度と特異度が優れています。人工弁例やTTEで疣腫がはっきりしないが、臨床的に感染性心内膜炎を否定できない場合、TTEが施行不良の症例ではTEEの実施が推奨されています2)。疣腫の形成部位別にみると、本邦では僧帽弁が最も多く(53%)、次いで大動脈弁(37%)、複数弁(6%)、三尖弁(1.6%)の順にみられるとされています6)。
近年、FDG PET/CT により他の検査で特異的な所見を認めない感染性心内膜炎でも検出が可能である報告が多くなされています1)。しかし保険適応外の検査です。
感染性心内膜炎は臨床的に非常に多彩で感染臓器を推定させる症状に乏しく、プライマリケア医にとって手ごわい感染症です。亜急性の経過をとり、膠原病などが疑われることもあります7)。検査データに依存しすぎず、丁寧な病歴聴取や身体所見に基づいて、常に本症を鑑別に挙げ、疑わしいときは、安易な抗生剤投与の前に、血液培養の施行が必要です。
令和6年6月4日
菊地中央病院 中川 義久
参考文献
1)木村 太郎ら:18F-FDG PET/CTが診断および治療効果判定に有用であった血液培養陰性の自己弁感染性心内膜炎の1例 . 心臓 2020 ; 52 ; 85 – 89 .
2)光武 耕太郎:感染性心内膜炎の診断 . 日内会誌 2020 ; 109 ; 1968 – 1975 .
3)大城 健哉:血液培養検査におけるDiagnostic Stewardship . 日本臨床微生物学会雑誌 Vol.32 No.1 2022.
4))Fernández-Hidalgo N, et al : Impact of Staphylococcus aureus phenotype and genotype on the clinical characteristics and outcome of infective endocarditis. A multicentre, longitudinal, prospective, observational study. Clin Microbiol Infect 2018 ; 24 : 985 – 991 .
5)関山 沙央理ら:バルトネラ感染による血液培養陰性感染性心内膜炎を呈した血液透析患者の1例 . 透析会誌2019 ; 52 ; 109 – 114 .
6)小鷹 悠二ら:当院において感染性心内膜炎と診断された過去10年間の症例の検討 . 心臓 2013 ; 45 ; 1234 – 1238 .
7)中村 春香ら:尿路感染症,膠原病が疑われ診断に時間を要したStreptococcus bovis 感染性心内膜炎の 1 例 , 感染症誌 2011 ; 85 ; 1 – 8 .



